診斷
診斷糖尿病的指標
背景
診斷糖尿病的指標可參考下表。除非求診者出現急性代謝問題或其他明顯病徵,否則應在另一天重覆血糖測試,以確定結果。

一、介紹糖尿病檢測的關鍵指標與標準
空腹血糖、餐後血糖、HbA1c的診斷閾值
- 空腹血糖(FPG):正常 < 5.6 mmol/L,糖尿病檢測閾值 ≥ 7.0 mmol/L,糖尿病前期 5.6-6.9 mmol/L。
- 餐後血糖(2小時後):正常 < 7.8 mmol/L,糖尿病檢測閾值 ≥ 11.1 mmol/L,糖尿病前期 7.8-11.0 mmol/L。
- HbA1c:正常 < 5.7%,糖尿病檢測閾值 ≥ 6.5%,糖尿病前期 5.7%-6.4%。
不同檢測指標的臨床意義比較
- 空腹血糖反映基礎胰島素功能,適合晨檢。
- 餐後血糖評估進食後血糖調節能力,OGTT更精確。
- HbA1c反映過去2-3個月平均血糖水平,穩定性高,適合長期糖尿病檢測監測。
二、介紹常見糖尿病檢測方法詳解
空腹血糖測試(流程、注意事項)
- 流程:禁食8小時後採血,測量血糖值。
- 注意事項:避免運動或壓力,確保禁食期間不攝取任何熱量飲品。
口服葡萄糖耐量試驗 (OGTT)
- 流程:空腹採血後飲用75克葡萄糖溶液,2小時後再採血。
- 用途:診斷糖尿病前期或潛在問題。
糖化血紅蛋白(HbA1c)檢測
- 流程:隨時採血,無需空腹,測量紅血球糖化程度。
- 優勢:不受當日飲食影響,適合糖尿病檢測長期追蹤。
隨機血糖測試
- 流程:隨時採血,無需特定時間。
- 適用:疑似急性高血糖症狀時快速篩查。
連續血糖監測(CGM)
- 流程:佩戴感應器連續監測24小時血糖變化。
- 用途:提供動態數據,適合糖尿病檢測和管理。
三、糖尿病風險自我評估
在線風險評估問卷
- 包含年齡、家族病史、體重指數(BMI)、運動量等問題,線上工具可生成風險分數。
早期症狀自查清單
- 口渴、多尿、疲倦、視力模糊等,出現3項以上建議立即進行糖尿病檢測。
檢測頻率建議(按風險等級)
- 低風險:每年一次HbA1c檢測。
- 中風險(有家族史或肥胖):每6個月一次。
- 高風險(症狀明顯):每月或遵醫囑。
四、介紹檢測的注意事項和檢測結果解讀
檢測注意事項
- 檢測前3天的飲食建議
- 避免高糖高脂飲食,保持正常碳水化合物攝取,以免影響糖尿病檢測準確性。
- 藥物對檢測結果的影響
- 類固醇或降糖藥可能干擾結果,需告知醫生。
- 不同年齡層的檢測標準差異
- 老年人血糖閾值可能略高,需結合臨床評估。
檢測結果解讀
- 數值臨界時的處理建議
- 空腹血糖6.0-7.0 mmol/L或HbA1c5.7%-6.4%時,建議重複檢測並調整飲食習慣。
- 假陽性/假陰性情況說明
- 壓力、疾病或實驗誤差可能導致假陽性;低碳水化合物飲食可能導致假陰性。
- 需要重複檢測的情形
- 初次結果接近閾值,或有症狀但數值正常時,隔日重測以確認。
通過科學的糖尿病檢測方法,結合適當的健康飲食習慣與生活方式調整,可有效預防或管理糖尿病。
成因
- Home
- Articles Posted by (
- Page 12 )
糖尿病原因:深入解析胰島素分泌不足、抗阻及其他成因
以下為導致糖尿病的主要原因,包括胰島素分泌不足、胰島素抗阻,以及其他相關因素,詳細說明如下:
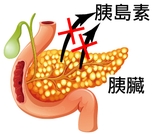
1) 胰島素分泌不足
胰臟β細胞無法分泌足夠的胰島素,是導致糖尿病的重要原因之一。
胰島素分泌不足原因:
- 多見於一型糖尿病,這是一種自體免疫疾病,免疫系統攻擊胰臟β細胞,導致胰島素分泌功能喪失。
- 也見於病齡較長的二型糖尿病患者,因β細胞功能逐漸衰退。
- 年齡增長可能進一步削弱胰臟功能,增加胰島素分泌不足的風險。
- 某些藥物(如類固醇)或疾病(如胰腺炎)也可能損害胰臟,影響胰島素分泌。
當胰島素分泌不足時,血糖無法有效進入肝臟、肌肉和脂肪等細胞進行代謝,導致血糖過高,並通過尿液排出,形成糖尿病。嚴重情況下,可能引發酮酸中毒症,這是糖尿病併發症中的急性危險狀況。
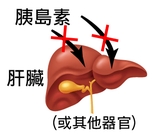
2) 胰島素抗阻
胰島素抗阻是糖尿病的另一主要原因,指身體器官(如肝臟、肌肉和脂肪組織)對胰島素的作用產生抗拒,導致胰島素無法正常發揮功能。
胰島素抗阻原因:
- 常見於二型糖尿病,特別與生活習慣密切相關。
- 不健康飲食(如高糖、高脂肪飲食)會增加胰島素抗阻風險,促使糖尿病發生。
- 肥胖是重要因素,特別是腹部脂肪堆積,會干擾胰島素訊號傳導。
- 久坐不動的生活方式降低肌肉對胰島素的敏感性,進一步加劇抗阻。
其他因素包括:
- 年齡增長:隨著年齡增加,細胞對胰島素的敏感度可能下降。
- 某些疾病:如多囊卵巢綜合症(PCOS)或甲狀腺疾病,可能誘發胰島素抗阻。
- 藥物影響:長期使用某些藥物(如抗精神病藥物)可能影響胰島素敏感性。
- 妊娠荷爾蒙變化:懷孕期間荷爾蒙(如胎盤生長激素)可能導致妊娠糖尿病,令胰島素抗阻增加。
當胰島素抗阻發生時,血糖無法有效進入細胞,導致血糖升高並由尿液排出,形成糖尿病。此外,胰島素抗阻與心血管疾病、代謝綜合症、肥胖症和脂肪肝等疾病密切相關,這些疾病進一步加劇糖尿病的風險。
3) 胰島素分泌不足與抗阻的交互作用
在某些糖尿病患者中,胰島素分泌不足和胰島素抗阻可能同時存在,導致更複雜的代謝紊亂。此交互作用會影響碳水化合物、脂肪和蛋白質的正常代謝,進一步加重糖尿病的病情。
結論
糖尿病的原因多樣,包括胰島素分泌不足、胰島素抗阻,以及生活習慣(如不健康飲食、肥胖、久坐不動)、年齡增長、某些疾病、藥物影響和妊娠荷爾蒙變化等因素。了解這些原因有助於預防和控制糖尿病,改善生活質量。



